Introducción
El ser humano es pluricelular y eucariota, y su reproducción es sexual, es decir, hombres y mujeres producen gametos masculinos y femeninos respectivamente, que se unen durante la fecundación y cuya unión da el zigoto.
El gameto femenino es de mayor tamaño, se llama óvulo y se produce en el ovario. El gameto masculino es de menor tamaño, se llama espermatozoide y se produce en el testículo.
1. Aparato reproductor
En general, el aparato reproductor, tanto femenino como masculino, produce los gametos, las células sexuales que al unirse, formarán un nuevo ser vivo. Durante la pubertad se empiezan a producir este tipo de células, además de manifestarse los caracteres sexuales secundarios.
Tenemos que diferenciar entre aparato reproductor masculino y femenino:
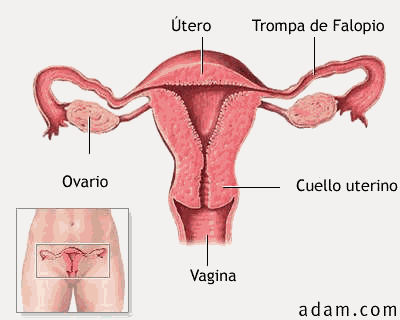
APARATO REPRODUCTOR FEMENINO
En donde distinguimos, entre otras, las siguientes estructuras:
OVARIOS: Órgano par en el que se producen y maduran los óvulos, el gameto femenino.
TROMPAS DE FALOPIO: Conductos que comunican los ovarios con el útero y en los que se produce la fecundación.
ÚTERO: Órgano hueco y musculoso en el que se desarrollará el feto.
VAGINA: Canal que comunica con el exterior, conducto por donde entrarán los espermatozoides.
-------------------------------------
Las funciones del aparato reproductor femenino son:
1. Producir óvulos.
2. Producir y segregar hormonas relacionadas con la aparición de los caracteres sexuales secundarios.
3. Producir hormonas relacionadas con el ciclo menstrual.
4. Permitir la fecundación.
5. Producir hormonas implicadas en la implantación y el desarrollo del embrión, y el desarrollo de la placenta.
APARATO REPRODUCTOR MASCULINO
En donde distinguimos, entre otras, las siguientes estructuras:
Pene:Órgano copulador. Presenta gran cantidad de terminaciones nerviosas.
Escroto: Bolsa que recubre y aloja los testículos.
Testículos: Órgano par. Produce el gameto masculino: el espermatozoide. También son los responsables de producir hormonas sexuales masculinas, responsables de los caracteres sexuales secundarios.
Conductos deferentes: Transporta los espermatozoides desde el testículo a la uretra.
Vesículas seminales: Glándulas que producen líquido seminal. Sirve de alimento al espermatozoide.
Próstata: Glándula que produce líquido prostático, permite la supervivencia del espermatozoide.
Uretra: Conducto que recorre el pene y lleva los espermatozoides al exterior. Forma parte, también, del aparato excretor.
Epidídimo: Órgano donde se almacenan los espermatozoides hasta que son eyaculados. Si no ocurriera esto, los espermatozoides son reabsorbidos.
-------------------------------------
Las funciones del aparato reproductor masculino son:
1. Producir espermatozoides.
Y como resumen, el esquema que completamos en clase:
Hard Rock Hotel and Casino Near Fort McDowell, Oklahoma
ResponderEliminarGet directions, reviews and information for 전주 출장마사지 Hard Rock Hotel and Casino in Fort 남양주 출장마사지 McDowell, 양산 출장안마 OK. Visit 성남 출장안마 Hard Rock Hotel and 영주 출장마사지 Casino in Fort McDowell and view